当看到选择性必修一《稳态与调节》把“免疫调节”扩展成了一章并不是大的问题,重点问题是很多关键的名词和特异性免疫竟然也发生了改变,让教了多年旧教材的生物教师难以理解和把握。相对于旧教材,新教材仿佛变得更加的繁琐了,其实不然,而是更加的科学,对于免疫说的更加准确了。以下将从几个方面来进行说明:
1、淋巴因子与细胞因子是什么关系?
淋巴因子突然不见了,多出了细胞因子,并且B细胞等其他细胞也可以分泌细胞因子了,是之前的内容有错误进行了修正吗?答案不是
淋巴因子:指由淋巴细胞产生的细胞因子。细胞因子的一类,由活化的淋巴细胞产生的激素样的多肽物质,不具有抗体的结构也不能与抗原结合。不同的淋巴因子能表现多种生物学活性,可作用于相应的靶细胞,使靶细胞发生特性或功能的变化。淋巴细胞借助淋巴因子对邻近或远离的靶细胞产生作用,这与抗体的作用相平行,是实现免疫效应和免疫调节功能十分重要的途径。
由此,可以纠正一点,那就是B细胞和T细胞都可以分泌淋巴因子,但是教材中对于B细胞依然是侧重于只分泌抗体。
细胞因子(cytokine,CK):是一类能在细胞间传递信息、具有免疫调节和效应功能的蛋白质或小分子多肽。机体的许多细胞,特别是免疫细胞都可以合成和分泌许多种微量的多肽类因子。它们在细胞之间传递信息,调节细胞的生理过程,提高机体的免疫力,在异常情况下也有可能引起发烧、炎症、休克等病理过程。这样一大类因子已发现的有上百种,统称为细胞因子,包括淋巴细胞产生的淋巴因子、单核细胞产生的单核因子、各种生长因子等。许多细胞因子是根据它们的功能命名的,如白细胞介素(IL)、干扰素(IFN)、集落刺激因子(CSF)、肿瘤坏死因子(TNF)、红细胞生成素(EPO)等。
因此,淋巴因子是之前限制于淋巴细胞分泌的细胞因子,如今用细胞因子,概括度更大了,也和大学教材的免疫学进行了一定的专业名词的统一。
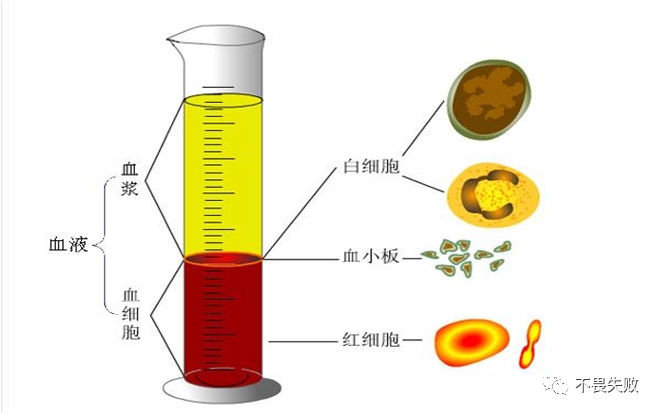
首先血细胞主要包括三种即:白细胞、红细胞和血小板。
白细胞是一类无色、球形、有核的血细胞。根据其形态、功能和来源部位可以分为三大类:粒细胞、单核细胞和淋巴细胞,其中粒细胞又可根据胞质中颗粒的染色性质不同,分为中性粒细胞、嗜酸粒细胞和嗜碱粒细胞三种。
2-1淋巴细胞是白细胞的一种,是体积最小的白细胞,又包括:B细胞、T细胞、和自然杀伤(NK)细胞。
T细胞是相当复杂的异质性细胞群体。按其在免疫应答中的功能不同,可将T细胞分为以下三个亚群:
①细胞毒性T细胞:简称Tc细胞,占T细胞总数的20~30%,它们能直接攻击进入体内的异体细胞、带有变异抗原的肿瘤细胞和病毒感染的细胞等。Tc细胞接触靶细胞后,能够释放颗粒酶和穿孔素,诱发靶细胞凋亡。
②辅助性T细胞:简称Th细胞,占T细胞总数的50~70%,能够分泌多种细胞因子,辅助Tc和B细胞行使免疫应答功能。艾滋病病毒能特异性破坏Th细胞,导致患者免疫系统瘫痪。
③调节性T细胞:简称Tr细胞,数量较少,能够抑制免疫应答,使免疫应答的程度不至于过于强烈
对于B细胞的具体分类,因为对高中知识讲解作用不大,就不再展开。
B细胞和T细胞名称的来源:1957 年 Click 发现摘除鸡法氏囊,可引起抗体产生缺陷。认为法氏囊是抗体产生细胞存在的主要场所,并将产生抗体的细胞称为 B 细胞。后来,Miller 和 Good 通过在哺乳类动物体内进行早期胸腺摘除,导致细胞免疫缺陷和抗体产生严重下降,证明了存在于胸腺的免疫细胞主要执行细胞免疫,称之为 T 细胞。
2-2树突状细胞不属于吞噬细胞
吞噬细胞:通常指体内具有吞噬功能的一群细胞,主要包括单核吞噬细胞系统和中性粒细胞。单核吞噬细胞系统包括游离于血液中的单核细胞及进入各种组织后发育而成的巨噬细胞。巨噬细胞具有很强的吞噬能力,还是一类主要的抗原递呈细胞,在特异性免疫应答的诱导与调节中起关键作用。
树突状细胞:来源于骨髓的前体细胞,与单核吞噬细胞系统有不同的祖细胞,但是对其发育过程目前尚了解不多。树突状细胞的吞噬能力较弱,但细胞表面积大,且有丰富的MICII类分子,所以捕获抗原和递呈抗原的能力很强。树突状细胞有运动能力,所以能在体内搜寻罕见的特异性T细胞经递呈抗原,因此树突状细胞在启动免疫应答方面有重要的意义。
因此从来源和功能来讲,树突状细胞不属于吞噬细胞,而巨噬细胞属于吞噬细胞。
抗原(antigen,缩写Ag)是指能引起抗体生成的物质,是任何可诱发免疫反应的物质。外来分子可经过B细胞上免疫球蛋白的辨识或经抗原呈现细胞(新教材为抗原呈递细胞)的处理并与主要组织相容性复合体结合成复合物再活化T细胞,引发连续的免疫反应。
(2)按抗原来源可分为异种抗原、同种异型抗原、自身抗原、异嗜性抗原。
等等这些分类,但是我们新教材涉及到的分类,是按是否需要依赖胸腺性和非依赖胸腺性:
之所以这么分类,是因为新教材明确指出了特异性免疫的两种方式的具体的一些细节,下面就继续讨论。
新教材中的体液免疫和细胞免疫和旧教材的简洁不一样,更加的注重细节,尤其是一些对于T细胞分为了辅助性T细胞和细胞毒性T细胞,并且明确的指出了是如何参与体液免疫和细胞免疫并发挥作用的。如下图:
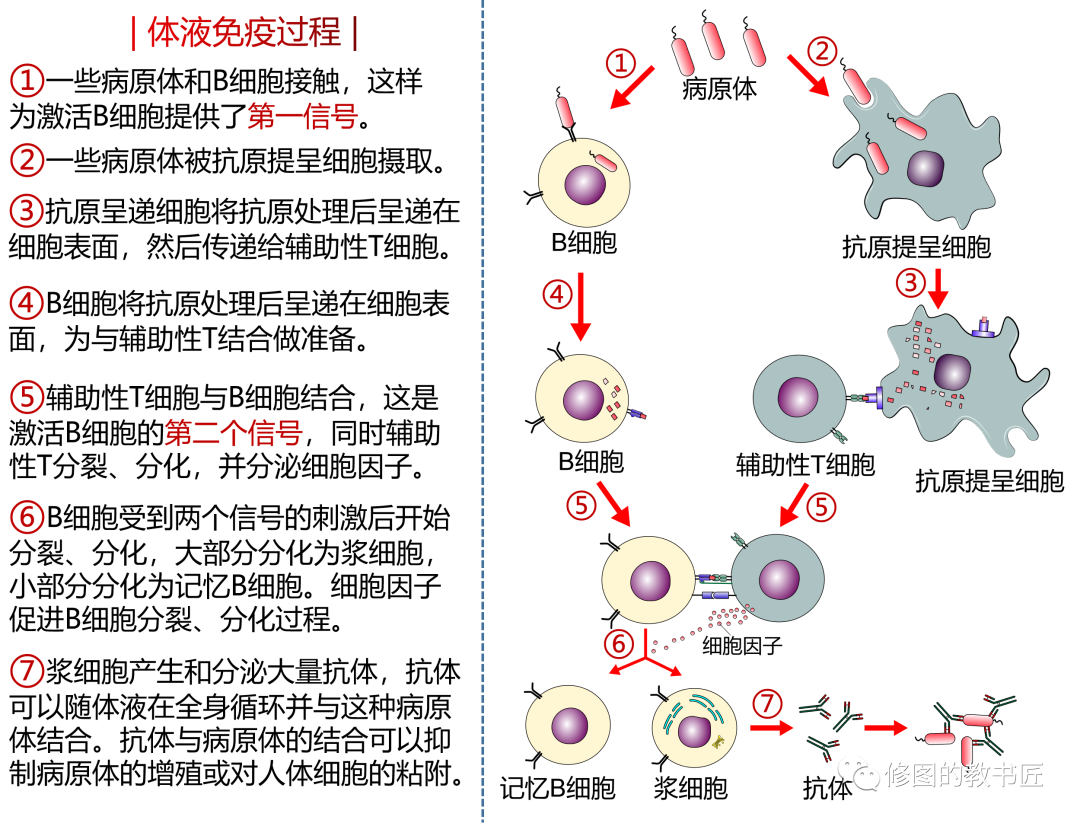
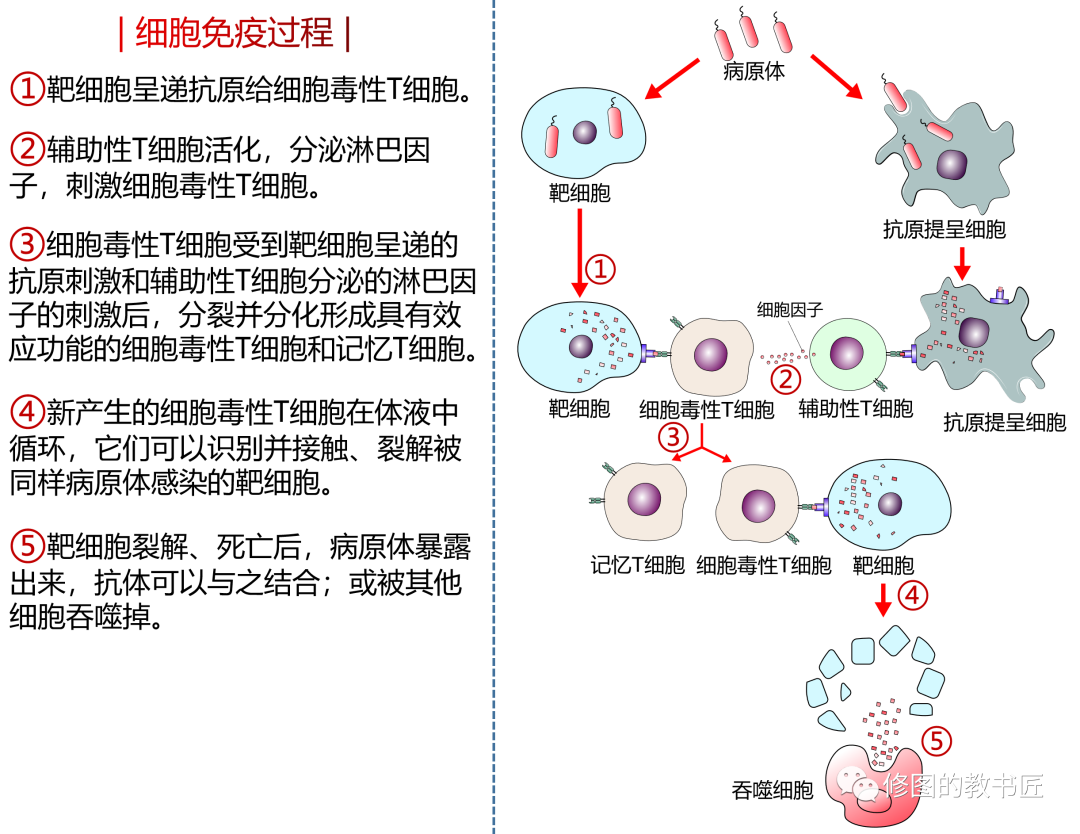
(图片来源于修图的教书匠)
具体的过程,新教材面对的对象依然是高中生,因此,有很多地方的简化和主体性处理。如在体液免疫当中抗原是否都是按照教材当中的过程进行啊,依然是生物中常常面临的问题——普遍的规律之下,总有特例的存在,如:

扩展:TI-Ag引起的体液免疫不形成记忆B细胞,因此TI-Ag只能引起初次免疫,不能引起二次免疫。
之所以有很多老师关注这些,还是因为之前对于免疫考查的题目太局限于教材,科学性有所欠缺,导致潜意识里,老师们受一些个别题目的影响,认为新教材的有些地方仿佛不是那么正确,因此希望大家以后在出题的时候能够更加严谨性一些。
在上一篇当中我们对免疫调节的细胞分类、细胞因子分类及抗原分类等作了系统的说明,在这一篇当中我们就具体的免疫过程当中的一些重要的变化进行几点说明:
B细胞本身也可以把抗原呈递给T细胞,同时又需要T细胞的刺激才可分化。
其实机体消灭病原体的过程是非常复杂的,体液免疫和细胞免疫相互配合甚至于难解难分。高中生物教材为了降低难度,依旧将体液免疫和细胞免疫进行分别描述并进行了简化处理,如:在病原体的识别中用了“身份标签”并没有用专门的术语MHC。
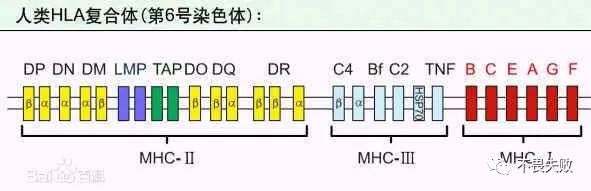
MHC:主要组织相容性复合体, 是一组编码动物主要组织相容性抗原的基因群的统称。MHC可以分为经典MHC与非经典MHC两类,经典MHC包括MHC I、MHC II、MHC III基因,分别编码MHC I分子、MHC II分子、MHC III分子。人类的MHC被称为HLA(human leukocyte antigen,HLA), 即人白细胞抗原;小鼠MHC则被称为H-2。HLA位于人的6号染色体短臂上,H-2位于小鼠的17号染色体上。
还有当病原体被消灭之后,免疫功能再次回归正常的机制也非常的复杂,如果考虑之后的相应抑制的话,T细胞将不止会被分为两类(辅助型和细胞毒性),还会有抑制性T细胞、迟发性超敏T细胞、反抑制性T细胞和诱导性T细胞6类,将比现在的新教材还要复杂!
而新教材相对于老教材也只是简单的加了一句话“此后,活化的免疫细胞的功能受到抑制,机体将逐渐恢复到正常状态。”
如今大家应该都知道新教材明确指出B细胞的活化既需要抗原的刺激,又需要活化后的辅助性T细胞的结合,两者结合之后,辅助性T细胞又分泌细胞因子促进了B细胞的分裂和分化;而辅助性T细胞的活化又需要抗原呈递细胞的抗原呈递作用,而B细胞本身可以识别抗原并进行呈递作用,也就是B细胞也可以作为呈递细胞对原始的辅助性T细胞起作用——如此复杂又紧密的相互联系,让细胞免疫和体液免疫更加的难舍难分:谁都离不开谁。
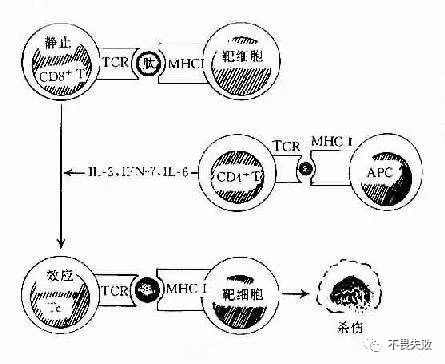
细胞免疫中细胞毒性T细胞需要靶细胞的刺激分化,然后再作用于靶细胞。
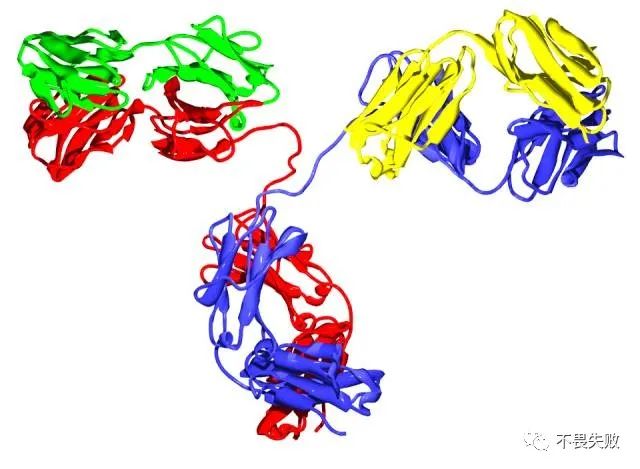
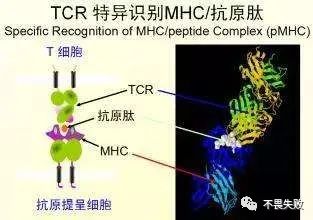
总之对于原本科学中的体液免疫和细胞免疫在高中阶段,我们只需要将一些基本的原理教给学生,让他们理解体液免疫就是分泌抗体的那一类特异性免疫基本就够了,但是老教材和新教材对于抗体的图画都是呈现Y形,但是它又叫免疫球蛋白,这是为什么呢?可能会让学生们有些疑惑:
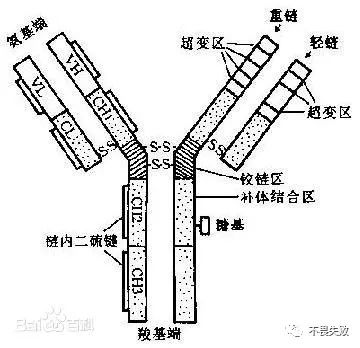
抗体的化学本质叫做免疫球蛋白,抗体是一种高分子球状血液蛋白质,重量约为150kDa。由于在部分氨基酸残基中含有糖链,抗体也是一种糖蛋白。能发挥功能的基本单位是一个免疫球蛋白单体。但是我们做题的时候经常看到的是Y形,和 又有什么样的关系呢?大家可以看一下抗体的具体的形态结构:
又有什么样的关系呢?大家可以看一下抗体的具体的形态结构:
过敏反应发生的机理是一个复杂和抽象的过程,可将I型过敏反应发生的机制划分为三个阶段:
1、致敏阶段:过敏原进入机体后可选择诱导过敏原特异性B细胞产生抗体应答。此类抗体与肥大细胞和嗜碱性粒细胞(即课本上所说的皮肤、呼吸道或消化道黏膜以及血液中的某些细胞,其中肥大细胞分布于皮下小血管周围的结缔组织中和黏膜下层,而嗜碱性粒细胞主要分布于外周血中)的表面相结合,而使机体处于对该过敏原的致敏状态。通常这种致敏状态可维持数月或更长,如果长期不接触该过敏原,致敏状态可自行逐渐消失。
2、激发阶段:指相同的过敏原再次进入机体时,通过与致敏的肥大细胞和嗜碱性粒细胞表面的抗体特异性结合,使这种细胞释放生物活性介质的阶段。在这个阶段中,释放的生物活性介质除了组织胺以外,还可以是前列腺素D、白三烯、血小板活化因子等,但它们的作用都相似,都可引起平滑肌收缩,毛细血管扩大和通透性增强,腺体分泌物增多。
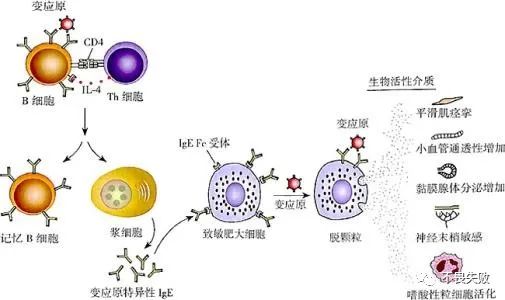
3、效应阶段:指生物活性介质作用于效应组织和器官,引起局部或全身过敏反应的阶段。根据反应发生的快慢和持续的时间长短,可分为早期相反应和晚期相反应两种类型。早期相反应主要由组织胺引起,通常在接触过敏原数秒钟内发生,可持续数小时,晚期相反应由白三烯、血小板活化因子等引起,在过敏原刺激后6~12 h发生反应,可持续数天。
通过对过敏反应的具体化,也可以使学生们可以更好的理解目前治疗过敏药物的作用原理如:通过抑制组胺的分泌、稳定肥大细胞等。
除卡介苗 (除HIV专科医生推荐外)还有口服的脊髓灰质炎疫苗等都不建议为艾滋病患者接种。
因为这些疫苗都是将病原微生物(如细菌、病毒等),经过人工减毒方法制成的用于预防传染病的自动免疫制剂。依然是存在着微量病毒毒性的,由于艾滋病患者的免疫系统受损,免疫力不能正常发挥作用,因此不建议接种有毒性的疫苗。
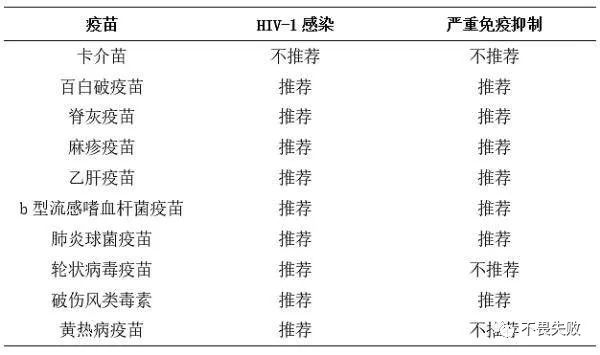
可以用于HIV感染者的疫苗则有:
白喉疫苗
百日咳菌混合制剂
灭活的脊髓灰质炎疫苗
麻疹——风疹——腮腺炎疫流感嗜血杆菌b型结合物疫苗
肺炎球菌多糖疫苗
乙肝疫苗
在旧教材中只是简单的提到神经—体液—免疫调节网络来维持稳态,并没有指出具体的实例,而新教材中指出相互之间的一些实例:
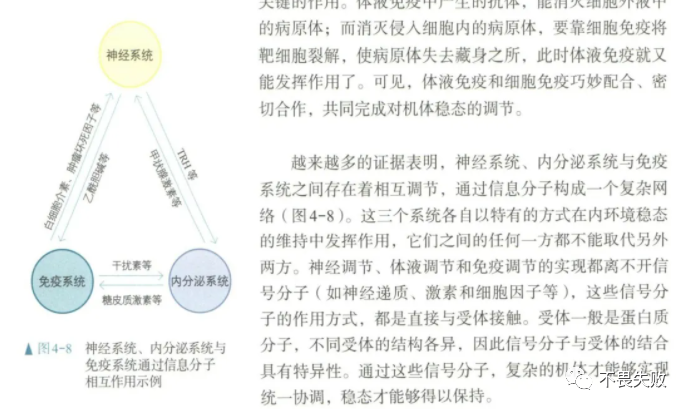
我们知道神经—体液—免疫调节分别是通过神经递质、激素、细胞因子的作用机制,都是与受体的直接结合来起作用。而几乎所有的免疫细胞都存在激素和神经递质的受体,如:儿茶酚胺受体(有没有一点熟悉尤其是有小孩的)、乙酰胆碱受体等;同时神经细胞也存在相应的细胞因子受体,如IL-1受体等。这些受体的存在保证了可以接受相应信号分子的刺激,也形成了一个神经—体液—免疫的调节网络。
另外糖皮质激素是一种免疫抑制剂。临床常见的糖皮质激素类药物有泼尼松、甲泼尼松、倍他米松、丙酸倍氯米松、泼尼松龙、氢化可的松、地塞米松等。具有抗炎、抗毒、抗过敏、抗休克、非特异性抑制免疫及退热作用等多种作用,可以防止和阻止免疫性炎症反应和病理性免疫反应的发生,对任何类型的变态反应性疾病几乎都有效。













 又有什么样的关系呢?大家可以看一下抗体的具体的形态结构:
又有什么样的关系呢?大家可以看一下抗体的具体的形态结构: